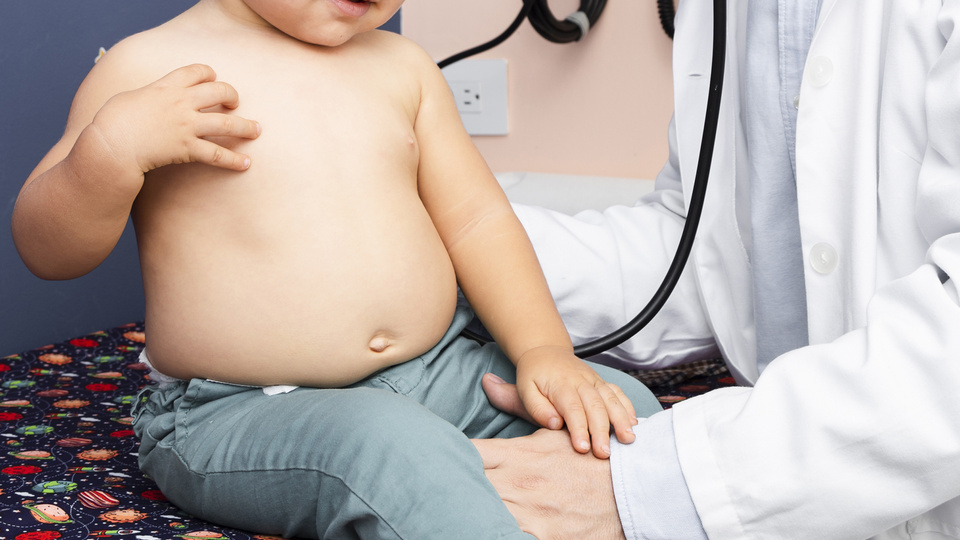
Según la Organización Mundial de la Salud (OMS), Argentina tiene la mayor incidencia mundial del Síndrome Urémico Hemolítico en Argentina —SUH– en niños menores de 5 años. Valeria El Haj, médica especializada en Medicina de Urgencias y Emergencias explicó: “La mayoría de los casos registrados en el país son provocados por una cepa de la bacteria Escherichia coli, productora de toxina Shiga. Esta daña los vasos sanguíneos, en particular los del riñón, lo que desencadena el cuadro clínico”.
La enfermedad destruye los glóbulos rojos (anemia hemolítica), hace bajar las plaquetas (trombocitopenia) y genera fallos en la función renal. Laura Aramburu, nutricionista del Centro Médico Hirsch, comentó en diálogo con este medio que el síndrome “tiene síntomas grastrointestinales diversos, pero altera tanto los riñones que causa un desequilibrio general”. Además de afectar a este órgano, puede generar complicaciones en otros, como el sistema nervioso central. Los síntomas abarcan desde diarrea con presencia de sangre, dolores abdominales y vómitos, hasta alteración de la conciencia, disminución en la eliminación de orina, convulsiones y palidez.
En caso de que un niño haya padecido la enfermedad y la haya podido detener a tiempo, tendrá que seguir los controles el resto de su vida. Las internaciones suelen darse porque el SUH hace que se tapen las arterias y genera la imposibilidad de orinar. En Argentina se estima que más de la mitad de los pacientes menores puede sufrir daño renal grave: el 3% de las infancias con SUH mueren y gran parte quedan con secuelas.
Prevención
Principalmente “afecta a los chicos porque tienen un sistema inmunológico menos desarrollado y eso los hace más vulnerables”, sostuvo Aramburu sobre la enfermedad que origina alrededor del 20% de los trasplantes renales en menores. La médica advirtió que las comidas que pueden favorecer el SUH en los grupos de riesgo son: los lácteos sin pasteurizar y las carnes mal cocidas. En especial, las carnes picadas por su dificultad para la cocción total.
La bacteria que causa la enfermedad muere a más de 72°C, así que se recomienda que las carnes no queden rosadas ni jugosas por dentro. A su vez, también se aconseja mantener la cadena de frío de los alimentos y usar diferentes utensilios y superficies para alimentos crudos y cocidos para evitar la contaminación cruzada.
De todas formas, El Haj agregó que también hay que tener cuidado con “frutas y verduras contaminadas, agua no segura o por una higiene deficiente de manos, utensilios y superficies. También es frecuente la transmisión de persona a persona entre niños, especialmente en espacios como guarderías o jardines”.
Grupos de riesgo
Si bien los niños son los más afectados, los adultos mayores y las personas que tienen su sistema inmunológico deprimido por otras enfermedades preexistentes son parte del grupo de riesgo para el SUH. Para esto, los organismos de salud recomiendan cocinar bien los alimentos; lavar periódicamente las manos (en especial luego de ir al baño, estar en contacto con pañales o con animales); consumir y bañarse en agua segura; lavar frutas y verduras y separar los alimentos.
Todavía no existe un tratamiento específico para el SUH, pero se tratan los síntomas y el compromiso de los órganos afectados. “El diagnóstico del SUH se realiza a través de estudios de sangre, que permiten detectar anemia y descenso de plaquetas, y análisis de función renal que evalúan niveles de urea y creatinina”, detalló y mencionó la necesidad de identificar la presencia de la bacteria.
“Si bien no existe un tratamiento específico, el abordaje incluye internación, control estricto de la función renal, hidratación intravenosa, y en casos severos, transfusiones o diálisis”, subrayó El Haj.
Una vacuna en preparación
Sin embargo, Inmunova –compañía biotecnológica argentina– está desarrollando una vacuna para el SUH que se encuentra en fase 3. Ian Roubicek, coordinador médico del ensayo clínico INM004, indicó que buscan inyectar anticuerpos “desde etapas tempranas para que hagan efecto lo más rápido posible”, pero en el caso de esta enfermedad los “anticuerpos tardan entre siete y diez días en generarse y, para ese momento, la enfermedad ya avanzó”. Por esto, esperan que la medicación dure al menos cinco días en el cuerpo para neutralizar por completo a la toxina. Se aplicarán dos dosis en dos días consecutivos.
La última fase del ensayo se está llevando a cabo en centros de salud de CABA, Provincia de Buenos Aires, San Luis, Mendoza, Córdoba y otras provincias. También se está realizando en países europeos: Alemania, Bélgica, España, Francia, Italia, Reino Unido, Irlanda, Países Bajos y Rumania.
Fuente: Pagina12